- Accueil
- SARS-CoV-2 et Covid-19
- Les variants et la vaccination
Le coronavirus SARS-CoV-2, les variants et la vaccination
Nous savons que les vaccins (qu'ils soient à ARN ou à protéine recombinante) ne sont pas efficaces à 100%. La meilleure protection apportée par les vaccins à ARN est de l'ordre de 95%. Mais il faut également compter avec les variants Alpha, Beta, Gamma, Delta et Omicron (ce dernier étant omniprésent en ce moment dans le monde) qui semblent "résister" aux anticorps induits par les vaccins. De fait, des personnes vaccinées peuvent être infectées.
Cela signifie-t-il que les vaccins sont inefficaces ?
Non. Pourquoi ?
Parce dans l'immense majorité des cas, les personnes vaccinées ne font pas de formes graves de la maladie. Elles restent soit asymptomatiques, soit faiblement affectées, ne nécessitant pas une hospitalisation.
En revanche, aujourd'hui, plus de 90% des personnes hospitalisées pour une COVID-19 grave ne sont pas vaccinées.
Autre rappel : ce n'est pas parce que les chiffres du jour montrent n milliers de cas positifs en RT-PCR qu'il faut en conclure qu'il y a n milliers de malades.
C'est sur ces bases que l'efficacité des vaccins est clairement démontrée comme le montrent les articles détaillés dans ce qui suit.
La mort de l'empathie
Le paysage médical s'est transformé pour le pire
Julie Catherine Swartz, MD, médecin urgentiste à Toledo, Ohio, USA.
_______________________________
Je transmets cet article d'une médecin urgentiste américaine car il témoigne d'un profond sentiment d'épuisement, de désespoir et d'abandon que j'ai trouvé touchant. Il montre aussi que les questions que nous évoquons en France depuis des mois de pandémie sur les hôpitaux, les professionnels de santé et les antivax sont les mêmes aux Etats Unis.
________________________________
Vous veniez nous voir en luttant pour respirer et en nous suppliant de vous aider, et pendant que nous nous tenions au-dessus de vous pour préparer l'intubation, nous ressentions une grande émotion en regardant des yeux qui, nous le savions, ne s'ouvriraient peut-être plus jamais. Nous nous effondrions et pleurions en annonçant à votre famille que vous n'aviez pas survécu, ou nous fêtions l'événement en applaudissant avec soulagement lorsque vous vous en sortiez.
Vous aviez l'habitude d'attendre dans notre salle d'attente alors que nous voyions avec anxiété le service s'engorger, et nous faisions tout ce que nous pouvions pour l'accélérer ou trouver des moyens de vous ramener plus rapidement, tout en nous inquiétant et en soignant les patients gravement malades ou blessés dont l'état pouvait empirer en attendant qu'un lit se libère.
En tant que membres de notre famille, amis et connaissances, vous aviez l'habitude de venir nous demander conseil au sujet du cancer de votre grand-tante Berta ou de l'éruption cutanée que vous avez depuis un mois, ou encore de regarder dans l'oreille de votre enfant, et nous étions heureux de vous aider, et nous éprouvions un sentiment de satisfaction à l'idée de pouvoir vous soulager ou vous rassurer.
Vous veniez nous voir pour nous demander de faire des présentations dans vos écoles ou lors d'événements communautaires sur les professions de la santé ou la sécurité publique. Nous étions heureux de donner de notre temps pour aider les enfants de notre communauté.
Vous aviez l'habitude de nous voir et de nous entendre parler avec joie lorsque nous transmettions notre métier à la prochaine génération de soignants. Nous aimions notre travail et ne pouvions penser à rien d'autre que de prendre soin de nos communautés, lorsque nous le transmettions à nos stagiaires.
Mais voilà : le déni de COVID, les anti-masques et les antivax sont entrés dans notre monde, et tout a changé.
Et NOUS avons changé.
Nous sommes maintenant frustrés, en colère, tristes, déçus et tout simplement épuisés. Aujourd'hui, nous voyons nos collègues quitter un à un le navire que nous avions toujours considéré comme notre deuxième famille, pour une multitude de raisons très valables. Et bien que nous ne les blâmions pas pour ces décisions, cela a ajouté à la douleur qui était déjà si grande.
Maintenant, lorsque vous venez nous voir en luttant pour respirer, nous continuons à agir et à faire ce que nous pouvons pour vous sauver. Mais notre empathie et notre cœur sont mis à l'abri et protégés pour ne se manifester que pour nos propres proches, car nous n'en avons plus beaucoup à dépenser.
Aujourd'hui, lorsque nous voyons nos salles d'attente bondées jusqu'à pas d'heure, fermées aux services d'urgence et refusant les transferts des hôpitaux ruraux périphériques, lorsque nous voyons des patients bloqués dans nos urgences depuis des jours se détériorer au lieu de s'améliorer dans un lit de soins intensifs approprié, au lieu de nous inquiéter et d'essayer de trouver des moyens de nous sortir de ce pétrin, nous savons que nous ne pouvons plus faire grand-chose surtout lorsque nos communautés ne font rien pour nous aider et ne semblent même pas s'en soucier.
Notre mantra, pour notre propre survie lorsque nous reprenons notre poste de travail est devenu : "Je dois juste passer ces prochaines 8, 10, 12 ou 16 heures en essayant de fermer les yeux sur cette folie".
Aujourd'hui, lorsque vous nous interrogez sur votre grand-tante Berta, sur votre éruption cutanée ou sur l'oreille de votre enfant, et que nous savons que vous avez ignoré le reste de nos conseils au cours des 21 derniers mois, au lieu de ressentir un sentiment de satisfaction à l'idée que nous pouvons vous aider, nous nous sentons frustrés, en colère et tristes de constater que vous ne voulez nos conseils que lorsque cela vous arrange.
Maintenant, lorsque nous nous adressons à nos écoles ou à d'autres groupes communautaires pour les conseiller sur la meilleure façon d'aborder une crise de santé publique et d'assurer la sécurité de notre communauté, nous partons humiliés après avoir été hués et engueulés par ces mêmes personnes qui ont demandé dans le passé notre contribution bénévole.
Maintenant, lorsque nous avons des stagiaires, nous sommes sceptiques face à leur empressement à apprendre notre métier : "Êtes-vous sûrs de vraiment vouloir faire ça ?". Bientôt, ils seront trop peu nombreux pour prendre nos places.
Il n'y a pas que les patients qui meurent entre les murs de nos hôpitaux. L'empathie meurt également petit à petit dans le cœur de nos personnels de santé, même les plus motivés, et est remplacée par l'apathie.
Et si nous souhaitons tous retrouver cette empathie, nous avons besoin de l'aide de nos communautés car nous n'avons plus rien à donner, et il n'y aura bientôt plus personne pour le faire.
Nous devrions tous nous en préoccuper.
Source: MedPage Today, 4 janvier 2022
Lopez Bernal et al. Effectiveness of Covid-19 Vaccines against the B.1.617.2 (Delta) Variant. New England Journal of Medicine 2021.
Le variant B.1.617.2 (delta) du SARS-CoV-2 à l'origine de la Covid-19 contribue après son impact en Inde à une recrudescence des cas détectés dans le monde et notamment en France et au Royaume-Uni. Dans cette étude britannique, l'efficacité des vaccins BNT162b2 (Pfizer; vaccin à ARN) et ChAdOx1 nCoV-19 (AstraZeneca; vaccin à vecteur adénoviral) contre ce variant a été évaluée sur une cohorte de plus de 19000 personnes.
MÉTHODES
Un modèle cas-témoin (test négatif) a été utilisé pour estimer l'efficacité de la vaccination contre la maladie symptomatique causée par le variant delta ou la souche prédominante (B.1.1.7, ou variant alpha) sur la période durant laquelle le variant delta a commencé à circuler. Les variants ont été identifiés à l'aide du séquençage génomique viral et sur la base de la séquence de la protéine virale Spike (S). Les données sur tous les cas symptomatiques séquencés de Covid-19 en Angleterre ont été utilisées pour estimer la proportion de cas présentant l'un ou l'autre des variants en fonction du statut vaccinal des patients. Au total 19109 personnes ont été incluses dans l'étude, 14837 étant infectées par le variant alpha et 4272 par le variant delta.
RÉSULTATS
Après une dose de vaccin (BNT162b2 ou ChAdOx1 nCoV-19) l'efficacité était nettement plus faible chez les personnes présentant le variant delta (30,7%) que chez celles présentant le variant alpha (48,7%) ; les résultats étaient similaires pour les deux vaccins. Avec le vaccin BNT162b2, l'efficacité de deux doses était de 93,7% chez les personnes présentant le variant alpha et de 88,0 % chez celles présentant le variant delta. Avec le vaccin ChAdOx1 nCoV-19, l'efficacité de deux doses était de 74,5 % chez les personnes présentant le variant alpha et de 67,0 % chez celles présentant le variant delta.
CONCLUSIONS
Seules de modestes différences dans l'efficacité du vaccin ont été observées avec le variant delta par rapport au variant alpha après l'administration de deux doses de vaccin. Les différences absolues d'efficacité du vaccin étaient plus marquées après la réception de la première dose. Ces résultats apportent un élément objectif majeur aux efforts visant à maximiser la vaccination avec deux doses chez les populations vulnérables. (Financé par Public Health England).
Ma conclusion
Ces résultats apportent un élément objectif majeur en faveur de la vaccination dans la population générale. Ils permettent également d'expliquer pourquoi malgré la forte augmentation du nombre des cas détectés journellement au Royaume Uni (où l'infection delta est très en avance sur la France) avec 16700 cas au 24 juin 2021, puis plus de 44000 au 21 juillet, on n'assiste pas à une augmentation aussi massive du nombre des décès avec 21 décès au 24 juin, puis 102 au 21 juillet.
RAPPEL. Au 8 janvier 2021 au Royaume Uni les décès représentaient 1,9% des cas détectés (68200 cas par jour et 1300 décès par jour), alors qu'au 21 juillet 2021 les décès ne représentent que 0,2% des cas détectés (102 décès pour 44000 cas), soit approximativement 10 fois moins (données du Center for Systems Science and Engineering at Johns Hopkins University, JHU), malgré le fait que le variant delta est environ 2 fois plus infectieux que le variant alpha.
Deux nouvelles études en Israël suggèrent que le rappel (troisième dose) diminue les infections de façon significative.
Bar-On et al. Protection of BNT162b2 Vaccine Booster against Covid-19 in Israel. New England Journal of Medicine 2021.
Patalon et al. Short-Term Reduction in the Odds of Testing Positive for SARS-CoV-2; a Comparison Between Two Doses and Three doses of the BNT162b2 Vaccine. MedRxiv 2021.
La campagne nationale israélienne visant à fournir à sa population un rappel du vaccin anti COVID-19 semble profiter aux bénéficiaires. Une troisième dose du vaccin Pfizer-BioNTech réduit considérablement le risque d'infection, selon deux nouvelles études détaillées ici.
Un rapport du ministère de la santé du pays montre qu'une troisième dose réduit de plus de 10 fois le risque de test positif pour le SARS-CoV-2 après deux semaines. Dans ces études, les chercheurs (Bar-On et al.) ont utilisé les données du ministère de la santé (MOH) pour calculer qu'une troisième dose réduit de moitié environ le risque d'être contaminé par le virus une semaine après l'injection et le réduit encore plus après la deuxième semaine.
Le nombre de cas et d'hospitalisations en Israël continue d'augmenter à mesure que le variant Delta se propage. Mais le nombre de cas chez les personnes âgées a commencé à ralentir dans les semaines qui ont suivi le 31 juillet, date à laquelle le rappel du vaccin à ARN messager a été administré aux personnes âgées de 60 ans et plus. Ce résultat indique que le rappel pourrait fonctionner.
L'étude de Bar-On et al. fait apparaître une corrélation entre les diagnostics de COVID-19 entre le 30 juillet et le 22 août et le moment où les personnes avaient reçu un rappel. Ainsi, 12 jours après l'administration d'une troisième dose, le risque d'infection était divisé par plus de 10. Cela permet de ramener la protection à 95 %, comme cela avait été le cas peu après la deuxième dose. L'effet contre la maladie grave est encore plus important, réduisant le risque de 15 fois, mais les auteurs avertissent que le petit nombre de patients atteints de la maladie grave et la courte durée de l'étude signifient que le résultat comporte une grande incertitude.
L'autre étude (Patalon et al.) a été réalisée pour déterminer s'il était possible de déceler un effet précoce du rappel par analyse des dossiers médicaux des 2,5 millions de membres de MHS (Maccabi Healthcare Services), soit un peu plus d'un quart de la population israélienne. L'équipe a analysé les résultats de 182 076 tests RT-PCR effectués sur 153 753 membres du MHS âgés de plus de 40 ans au cours des trois premières semaines d'août, en comparant les personnes dont le test était négatif à celles dont le test était positif. L'analyse a montré qu'entre 7 et 13 jours après un rappel, la probabilité qu'une personne soit testée positive a diminué de 48 % par rapport à une personne qui n'avait reçu que deux doses ; entre 14 et 21 jours après l'injection, la probabilité a diminué de 70 %. L'étude n'a pas porté sur les maladies graves, mais uniquement sur les nouvelles infections.
Le fait que le rappel puisse réduire le nombre des infections n'est pas une surprise puisque son but est de conférer à la personne un niveau élevé d'immunité à court terme. Ces résultats qui viennent également renforcer les preuves que les vaccins actuels sont toujours efficaces contre le variant Delta sont donc une bonne nouvelle.
Cependant des questions demeurent.
- Est-ce qu'une injection de rappel fournit une augmentation significative de l'immunité à plus long terme, par exemple sur plusieurs mois ?
- Et si c'est le cas, quel est le bon intervalle pour effectuer les rappels ?
Les réponses à ces questions cruciales sont encore inconnues. En d'autres termes, il est nécessaire d'obtenir des données à plus long terme avant d'affirmer que le rappel est la bonne stratégie.
Impact de la vaccination anti-SARS-CoV-2 (BNT162b2, Pfizer) sur les Infections, hospitalisations et décès dus à la COVID-19 dans les maisons de retraite et chez les personnels de santé en Catalogne : étude de cohorte prospective
Cabezas et al. Associations of BNT162b2 vaccination with SARS-CoV-2 Infection and hospital admission and death with covid-19 in nursing homes and healthcare workers in Catalonia: prospective cohort study. British Medical Journal 2021
Le but de cette étude était de déterminer l'impact du vaccin Pfizer (BNT162b2) sur les infections, hospitalisations et décès dus à la COVID-19 dans des maisons de retraite et chez des personnels de santé en Catalogne.
Méthodes
Les auteurs ont mené une étude de cohorte prospective sur 28456 résidents de maisons de retraite (1468 non vaccinés), 26170 membres du personnel de maisons de retraite (4300 non vaccinés) et 61791 personnels de santé, médecins, infirmiers et aides-soignants (6001 non vaccinés). Les participants ont été suivis jusqu'à l'issue d'une infection par le SARS-CoV-2 (confirmée par RT-PCR, ou tests immunologiques), hospitalisation ou décès. Le statut vaccinal a été évalué et classifié en trois groupes, non vaccination, vaccination partielle (1 dose reçue au moins 14 jours avant recrutement) et vaccination complète (2 doses reçues au moins 14 jours avant recrutement). Des modèles statistiques de Cox à effets mixtes ont été ajustés pour estimer les rapports de risque en tenant compte des facteurs de confusion y compris les données sociodémographiques, la comorbidité et l'utilisation antérieure de médicaments.
Résultats
Au total, 1335 infections par le SARS-CoV-2 sont survenues parmi les résidents des maisons de retraite non vaccinés, 882 parmi les résidents vaccinés après la première dose, et 265 parmi les résidents vaccinés avec deux doses. Les taux d'incidence de l'infection étaient de 22,6/10 000 jours-personnes pour les résidents non vaccinés, 14,3/10 000 pour les résidents une dose, et 1,0/10 000 pour les résidents ayant reçu deux doses.
Pour le personnel des maisons de retraite, 1144 infections ont été trouvées parmi le personnel non vacciné, 433 infections après la première dose de vaccin et 251 après la seconde. Les taux d'incidence de l'infection étaient de 10,2/10 000 jours-personnes pour le personnel non vacciné, 8,8 pour le personnel ayant reçu une dose et 1,3 pour le personnel ayant reçu deux doses.
Enfin, dans la cohorte des personnels de santé, 1961 infections ont été retrouvées chez les personnels non vaccinés, 785 après une dose, 222 après la seconde. Les taux d'incidence de l'infection étaient de 8,6/10 000 jours-personnes chez les travailleurs de la santé non vaccinés, 5,6/10 000 après une dose, et 0,5/10 000 après deux doses. Voir figure ci-dessous.
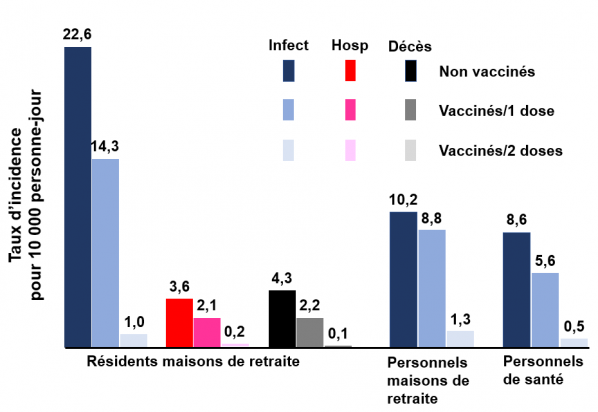
Taux d'incidence des infections, hospitalisations et décès en personnes-jours pour 10 000. (Adapté de Cabezas et al. BMJ 2021). La modélisation complète pour infections (infect), hospitalisations (Hosp) et décès n'a été réalisée que pour les résidents de maisons de retraite. Seules les infections ont été modélisées pour les deux autres cohortes. Ces résultats montrent clairement l'impact du vaccin sur l'infection et ses conséquences en termes d'hospitalisation et de décès.
Les admissions à l'hôpital pour cause de COVID-19 ont été enregistrées pour 411 résidents de maisons de retraite dont 228 non vaccinés, 134 vaccinés après une dose et 49 vaccinés après deux doses. Les taux d'incidence d'hospitalisation étaient de 3,6/10 000 jours-personnes pour les résidents non vaccinés, 2,1/10 000 après une dose et 0,2/10 000 après deux doses.
Des décès pour cause de COVID-19 ont été enregistrés pour 450 résidents des maisons de retraite dont 272 non vaccinés, 145 après une dose de vaccin, et 33 après la deuxième dose. Les taux d'incidence correspondants étaient de 4,3/10 000 personnes-jours chez les résidents non vaccinés, 2,2/10 000 après une dose et 0,1/10 000 après deux doses.
Les admissions à l'hôpital pour cause de COVID-19 ont été enregistrées pour 29 membres du personnel des maisons de retraite (dont 27 non vaccinés) et 64 membres du personnel de santé (dont 48 non vaccinés). Ces résultats n'ont pas été modélisés en raison d'une puissance statistique limitée (trop faible nombre de personnes).
Conclusions
La vaccination a été associée à une réduction de 80 à 91 % de l'infection par le SARS-CoV-2 dans les trois cohortes et à une plus grande réduction des admissions à l'hôpital et de la mortalité parmi les résidents des maisons de retraite pendant une période allant jusqu'à cinq mois.
Financement de l'étude
National Institute for Health Research (NIHR) UK (Institut National de la recherche en Santé du Royaume Uni; Oxford NIHR Biomedical Research Centre (Centre de Recherche Biomedicale de l' Institut National de la recherche en Santé de Oxford). Les bailleurs de fonds n'ont joué aucun rôle dans l'élaboration de l'étude, ni dans la collecte, l'analyse ou l'interprétation des données, ni dans la rédaction du rapport, ni dans la décision de soumettre l'article pour publication.
Hospitalisations dues à la COVID-19 chez les adultes de plus de 18 ans vaccinées et non vaccinées. Réseau COVID-NET sur 13 états américains entre le 1er janvier et le 24 juillet 2021
Havers et al. COVID-19-associated hospitalizations among vaccinated and unvaccinated adults ≥18 years – COVID-NET, 13 states, January 1 – July 24, 2021. MedRxiv 2021
Au 21 août 2021, plus de 60% de la population américaine âgée de plus de 18 ans était complètement vaccinée (deux doses de vaccin) contre la COVID-19 avec les vaccins à ARNm. Cependant, des infections par le SARS-CoV-2 ont été signalées chez des personnes ayant reçu une vaccination complète (dernière des deux doses administrée plus de 14 jour avant). Le but de cette étude a été de documenter les caractéristiques de ces infections entraînant des hospitalisations et des taux relatifs d’hospitalisation différents selon que les personnes étaient non vaccinées ou vaccinées. En effet, ces caractéristiques n'étaient pas bien décrites, y compris entre juin et juillet 2021 lorsque le variant Delta hautement transmissible était devenu prédominant.
Méthodes
Entre le 1er janvier et le 30 juin 2021, des adultes âgés de plus de 18 ans atteints d’une infection COVID-19 confirmée en laboratoire ont été identifiés dans plus de 250 hôpitaux de soins actifs répartis dans 13 Etats (Californie, Connecticut, Colorado, Géorgie, Maryland, Michigan, Minnesota, New Mexico, New York, Ohio, Oregon, Tennessee, et Utah) dans le réseau de surveillance des hospitalisations associées à la COVID-19 basé sur la population générale (COVID-NET). L’examen des graphes des infections en fonction du temps a permis de comparer les taux d’hospitalisation hebdomadaires chez les patients vaccinées et non vaccinées.
Résultats
Du 1er janvier au 30 juin 2021, le nombre d'adultes entièrement vaccinés est passé de 1 (0,01 %) à 321 (16,1 %) par mois. Parmi les 4 732 cas échantillonnés, les personnes entièrement vaccinées admises avec une COVID-19 étaient : i) plus âgées par rapport aux personnes non vaccinées (âge médian 73 ans contre 59 ans; p<0,001), ii) plus susceptibles d’avoir 3 affections médicales sous-jacentes ou plus (201 soit 70,8 % contre 2 305, soit 56,1 %; p<0,001), respectivement et iii) plus susceptibles d'être résidents d’établissements de soins de longue durée (37 soit 14,5 % contre 146 soit 5,5 %; p<0,001), respectivement. Voir la figure ci-dessous. Du 24 janvier au 24 juillet 2021, les taux cumulatifs d’hospitalisation étaient 17 fois plus élevés chez les personnes non vaccinées que chez les personnes vaccinées avec 423 cas pour 100 000 habitants et 26 cas pour 100 000 habitants, respectivement; les ratios de taux étaient de 23, 22 et 13 pour les personnes âgées de 18 à 49 ans, de 50 à 64 ans et de plus de 65 ans, respectivement. Du 27 juin au 24 juillet, époque durant laquelle le variant Delta est devenu prédominant, les taux d’hospitalisation étaient plus de 10 fois plus élevés pour les personnes non vaccinées par rapport aux personnes vaccinées pour tous les groupes d’âge et sur toutes les semaines.
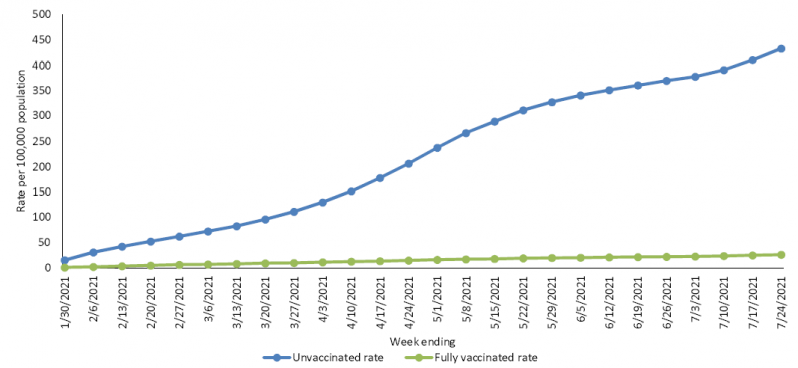
Nombre de cas de positivité (par RT-PCR) en fonction du temps chez les personnes vaccinées (points en vert clair) et non vaccinées (points en bleu) (Havers et al. 2021). Ces résultats montrent clairement l'impact du vaccin sur l'infection.
Conclusion
Cette étude montre que les adultes non vaccinés âgés de plus de 18 ans sont 17 fois plus susceptibles d’être hospitalisés que les adultes vaccinés. Les taux sont beaucoup plus élevés en personnes non vaccinées dans tous les groupes d’âge adulte, y compris pendant une période où le variant Delta était prédominant. Les vaccins continuent de jouer un rôle essentiel dans la prévention cas sévères liés à la COVID-19 et demeurent très efficaces pour prévenir les hospitalisations liées à l'infection.
Financement
Ce travail a été financé par des fonds publics (fédéraux) du Center of Disease Control and Prevention (CDC) par le biais d'un accord coopératif dans le cadre du Emerging Infections Program (Programme sur les infections émergeantes; subvention CK17-1701) et par le biais d'un accord de coopération avec le Council of State and Territorial Epidemiologists (Conseil des epidémiologistes de l'état et des territoires; subvention NU38OT000297-02-00).
Efficacité du vaccin Gam-COVID-Vac contre la COVID19 évaluée par le recours aux hospitalisations et par l'analyse des lésions pulmonaires sévères: Une étude de population contrôlée à St Petersburg, Russie
Barchuk et al. Vaccine Effectiveness against Referral to Hospital and Severe Lung Injury Associated with COVID19: A Population-based Case control Study in St. Petersburg, Russia. MedRxiv 2021
Les résultats d'un essai randomisé ont montré la sécurité et l'efficacité du vaccin Gam-COVID-Vac contre la COVID-19 (voir sur ce site ICI). Cependant, par rapport à d'autres vaccins utilisés dans le monde, les données du monde réel sur l'efficacité du Gam-COVID-Vac, notamment contre la maladie causée par le variant Delta, n'étaient pas disponibles. Dans cette étude, nous avons cherché à évaluer l'efficacité de la vaccination effectuée avec le Gam-COVID-Vac à Saint-Pétersbourg, en Russie.
Méthodes
Nous avons conçu une étude cas-témoins pour évaluer l'efficacité du vaccin (VE) contre les lésions pulmonaires et le recours à l'hospitalisation. Le statut vaccinal déclaré a été recueilli auprès des personnes présentant une infection confirmée par le SARS-CoV-2 et qui avaient été orientées vers un triage initial par tomographie assistée par ordinateur à faible dose dans deux centres de soins ambulatoires du 3 juillet au 9 août 2021 à Saint-Pétersbourg, en Russie. Nous avons utilisé des modèles de régression logistique pour estimer la VE ajustée (pour l'âge, le sexe et le centre de triage) pour la vaccination complète (dernière des deux doses administrée plus de 14 jours avant) et partielle (plus de 14 jours après la première dose). Nous avons estimé l'efficacité du vaccin par rapport aux nombre des hospitalisations, aux lésions pulmonaires et à la baisse de la saturation en oxygène, liées à la COVID-19.
Résultats
Dans l'analyse finale, 13 894 patients ont été inclus, 1 291 (9,3 %) des patients répondaient à nos critères de statut vaccinal complet et 495 (3,6 %) ont été hospitalisés. Dans l'analyse primaire, l'efficacité vaccinale basée sur un recours à une hospitalisation était de 81 % (IC 95 % : 68-88) pour la vaccination complète. L'effet de la vaccination partielle n'était pas statistiquement significatif. L'efficacité vaccinale basée sur le nombre des hospitalisations était plus prononcée chez les femmes (84 %, IC 95 % : 66-92) que chez les hommes (76 %, IC 95 % : 51-88). L'effet protecteur du vaccin basé sur les lésions pulmonaires, passait de 54 % (IC 95 % : 48-60) pour tout signe de lésion pulmonaire à 76 % (IC 95 % : 59-86) pour une atteinte pulmonaire de plus de 50 %. Une forte augmentation de la probabilité d'admission à l'hôpital avec l'âge a été observée pour les patients non vaccinés par rapport à une relation presque plate pour le groupe complètement vacciné. Voir la figure ci-dessous.
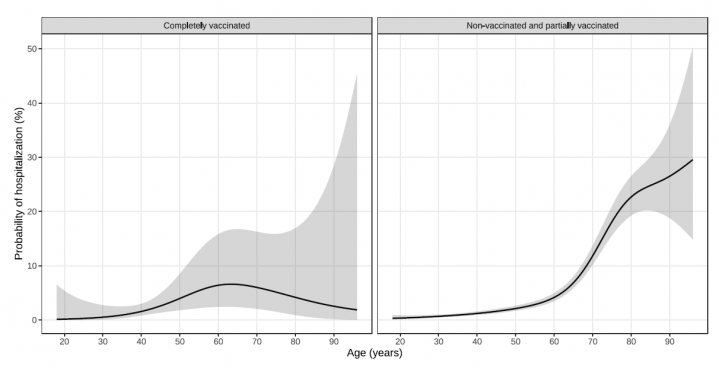
Probabilité d'être hospitalisé en pourcentage en fonction de l'âge des malades, vaccinés à gauche, non vaccinés à droite. Les courbes en noir figurent les moyennes sur les deux graphes (Barchuk et al. 2021). Ces résultats montrent clairement l'impact du vaccin sur l'hospitalisation.
Conclusions
La vaccination par le Gam-COVID-Vac s'est avérée efficace en termes du nombre des hospitalisations pour une infection symptomatique par le SARSCoV2 à Saint-Pétersbourg, en Russie. Cette protection est probablement médiée par l'efficacité vaccinale contre les lésions pulmonaires associées à la COVID19.
Déclaration d'intérêts
Anton Barchuk déclare des honoraires personnels de AstraZeneca, MSD et Biocad en dehors du travail soumis. Les autres auteurs n'ont aucun conflits d'intérêts à déclarer.
Dans le cadre de la pandémie de COVID-19, la désinformation doit être considérée au même titre qu'une comorbidité
Témoignage d'un pneumologue et urgentiste américain (MedPage Today, 9 août 2021)
Nick Mark, pneumologue, unité de soins intensifs au Seattle Swedish Medical Center (Washington), également le fondateur de OnePager ICU (Intensive Care Unit)
Ce témoignage est ici retranscrit in extenso après traduction (P Maurel)
Lorsque j'étais interne, le Dr. Dave Park, médecin urgentiste que j'admirais beaucoup, faisait remarquer qu'une unité de soins intensifs de traumatologie (accidents, coups et blessures par arme à feu ou autre, etc.) est remplie par la cruauté de l'homme envers l'homme, alors qu'une unité de soins intensifs médicaux est remplie par la cruauté de l'homme envers lui-même. Sans la consommation de tabac, d'alcool et d'opioïdes, il y aurait moins de maladies pulmonaires obstructives chroniques, de cirrhoses et d'endocardites. Sans les excès alimentaires, il y aurait moins de complications du diabète et de maladies cardiovasculaires. Sans la " non-observance " des traitement médicamenteux, nous ne verrions pas autant de maladies chroniques.
Travailler dans une unité de soins intensifs médicaux amène le médecin à se demander comment et pourquoi tant de personnes "s'infligent de telles punitions". Mais l'autre leçon cruciale que j'ai apprise du Dr. Park est la compassion. Il ne jugeait jamais les patients pour leur maladie. Même si de mauvais choix les avaient conduits à une maladie plus grave, son désir de fournir des soins restait inchangée. La maladie grave peut être la conséquence de mauvaises décisions ou de mauvais comportements, mais pour le médecin, elle ne doit pas être considérée comme "une punition".
Mon "jour de la marmotte"(*) de la COVID-19
Je suis en première ligne de la pandémie depuis le début 2020, lorsque le coronavirus est apparu pour la première fois dans l'État de Washington. Récemment, la leçon du Dr. Park m'a été rappelée alors que je soignais des personnes souffrant de la dernière vague due au variant Delta. Comme l'année précédente, j'ai vu le spectre sinistre des salles de soins intensifs remplies de malades de la COVID-19 maintenus en vie grâce à la ventilation mécanique, sédatés par des perfusions intraveineuses, placés en position couchée pour améliorer leur oxygénation. Maintes fois, j'ai observé la progression inexorable de la maladie au fil des heures et des jours, les patients ayant besoin de plus en plus d'oxygène. Nous sommes finalement confrontés à un choix difficile : intuber ou non ? Certains choisissent de ne pas le faire, mais la plupart des gens, confrontés à la mort, décident d'être intubés.
J'ai appris à toujours offrir aux patients la possibilité de parler à leurs proches par téléphone avant l'intubation.
C'est peut-être leur dernière chance.
Une fois que les patients sont intubés, certains resteront sous ventilation mécanisque pendant plusieurs jours, mais pour la plupart, ce sera des semaines ou des mois. Certains finiront par se rétablir et respirer par eux-mêmes. D'autres, malgré tous nos efforts et des traitements éprouvés, mourront. Les survivants devront faire face à un long rétablissement. Beaucoup auront un handicap permanent. Beaucoup ne vivront plus jamais de façon autonome, ne pourront plus retourner auprès de leur famille, de leur maison et de leur animal de compagnie.
Dans certains cas, j'ai vu plusieurs membres d'une même famille admis à l'hôpital. Le dossier médical électronique met en gras leurs noms de famille et affiche l'avertissement "Alerte au nom" pour éviter toute confusion potentielle. Mais toutes les souffrances ne sont pas vécues à l'hôpital. J'ai vu des membres de familles, souffrant d'une COVID-19 légère, rongés par la culpabilité au sujet de leurs proches hospitalisés en service de soins intensifs. Les membres de la famille à la maison sont en deuil et se sentent impuissants à aider. Le fait qu'ils ne puissent pas rendre visite à leur proche ne fait qu'aggraver leur situation. Et aujourd'hui, comme aux premiers jours de la pandémie, de nombreux hôpitaux sont débordés.
Alors que je travaillais dans l'est de l'État de Washington, j'ai accepté d'être transféré dans un État voisin, dans un petit hôpital communautaire qui manquait de personnel soignant. Lors d'une récente garde, je me suis occupé d'une unité de soins intensifs remplie de patients atteints du COVID-19. Ils avaient peu de choses en commun, des âges allant de 20 à 80 ans, certains avec de nombreuses comorbidités, d'autres sans.
Mais ils avaient tous une chose en commun : ils n'étaient pas vaccinés.
L'année dernière a été marquée par un sentiment de déjà-vu périodique : un "jour de la marmotte" (*) bizarre où nous semblons faire des progrès, où la COVID-19 semble disparaître de nos unités de soins intensifs, puis quelques mois plus tard, une nouvelle vague qui déferle et nous ramène à la case départ. Les 18 derniers mois nous ont appris à quoi nous attendre lors de ces poussées. Le variant Delta est plus infectieux que les souches précédentes, mais les atteintes graves qu'il provoque sont similaires.
Alors, si la vague Delta est si familière, pourquoi est-elle si différente ?
Je vois trois raisons pour lesquelles cette vague est différente.
Tout d'abord, cette fois, la souffrance était presque entièrement évitable. Lors des premiers tests, les vaccins à ARNm ont été efficaces à plus de 94 % pour prévenir les maladies graves et les décès. Même contre le variant Delta, les vaccins restent très efficaces pour prévenir les hospitalisations et les décès. On estime que la vaccination aux États-Unis aura déjà sauvé 279 000 vies à la fin du mois de juin. Mes collègues de l'unité de soins intensifs et moi-même étions impatients de recevoir les premières doses en décembre dernier, mais aux États-Unis, il existe un fossé entre les médecins, dont plus de 96 % sont complètement vaccinés, et le grand public, dont moins de 60 % le sont (et environ 13 % des adultes américains disent qu'ils ne se feront certainement pas vacciner).
Deuxièmement, la prévention est relativement facile. Il devrait être beaucoup plus facile de recevoir un vaccin gratuit dans une clinique sans rendez-vous que d'abandonner un comportement addictif (tabac, alcool, opioïdes).
Enfin, les conséquences liées au refus de se faire vacciner sont énormes. Non seulement les personnes non vaccinées risquent leur propre santé, mais elles mettent aussi potentiellement en danger d'autres personnes, notamment les personnes immunodéprimées et les enfants qui ne sont pas assez âgés pour recevoir le vaccin. De plus, les faibles taux de vaccination retardent le "retour à la normale" de la société, ce qui entraîne des dommages incalculables pour chaque couche de la population.
Lors des premières vagues, les gens étaient des "victimes" du coronavirus. Mais au fur et à mesure de la pandémie et de l'impact émotionnel sur les personnels de santé, cela semble moins vrai. Et c'est là que je me souviens de la leçon du Dr. Park, qui enseignait de s'occuper de tous les patients de l'unité de soins intensifs, même de ceux qui "se sont fait cela tout seuls". Mais je ressens toujours un malaise lorsque je m'occupe des personnes qui refusent de se faire vacciner. Personne ne choisit d'avoir la COVID-19, tout comme personne ne choisit d'avoir une cirrhose. Et au lieu de considérer cette vague de COVID-19 comme un choix, je la vois comme la conséquence d'une comorbidité : la désinformation.
J'ai publié un tweet là-dessus:
"La désinformation est responsable de maladies au même titre que la dépendance à certaines addictions".
Ce tweet que je considérais comme une déclaration sincère et inoffensive a pourtant été violemment attaqué "au vitriol", certains commentateurs, rejetant la véracité de mon affirmation et promouvant des sentiments antivaccins. Ces réactions montrent que nous avons affaire à un "virus cognitif" en plus du coronavirus. Cette épidémie de désinformation a entraîné des souffrances inutiles.
Que pouvons-nous faire à ce sujet ?
J'ai eu la chance d'être l'un des premiers à me faire vacciner, et depuis, des millions d'autres personnes ont suivi le mouvement. Au départ, les vaccins étaient rares, et peu de sites pouvaient les administrer. Aujourd'hui, les vaccins sont abondants aux États-Unis, mais nous devons réduire les obstacles à la vaccination.
Nous devons considérer chaque interaction avec le système de santé comme une occasion pour quelqu'un de prendre une bonne décision et d'accepter la vaccination. Les pharmaciens devraient s'enquérir du statut vaccinal lorsqu'ils remplissent une ordonnance et proposer une vaccination immédiate. Avant la pandémie, lorsque j'emmenais mes enfants chez le pédiatre, je me faisais vacciner contre la grippe devant eux. Le cabinet du pédiatre faisait cela pour réduire les obstacles à l'accès et rassurer les enfants sur le fait que se faire vacciner n'est pas une grosse affaire (cette dernière partie n'a pas fonctionné aussi bien qu'on l'espérait). Les patients admis à l'hôpital pour des raisons autres que la COVID-19 devraient se voir proposer la vaccination avant leur sortie, tout comme leurs proches qui viennent les chercher. Souvent, lors des réunions de famille, les membres de la famille d'un patient demandent "que pouvons-nous faire ?" Dans ce cas, la réponse est simple : se faire vacciner pour se protéger et protéger les autres. D'après mon expérience, une seule personne qui dit oui dans un groupe peut convaincre les autres qui sont encore hésitants. En tant que médecins des services de soins intensifs, nous n'avons pas l'habitude d'assumer ce rôle peu familier de santé publique consistant à proposer des vaccins lors de réunions familiales, mais il nous incombe de profiter de ces moments propices à l'apprentissage.
Au cœur de la pandémie de COVID-19, une pandémie de désinformation
Malgré tous nos efforts, les gens continueront à refuser la vaccination. En tant que pneumologue, j'ai appris que la clé pour aider les gens à arrêter de fumer était de les accompagner sans porter de jugement. Il est difficile d'arrêter de fumer, et la plupart de ceux qui y parviennent doivent faire plusieurs tentatives. En revanche, la vaccination ne nécessite généralement que deux doses. Il y a toutefois une différence importante entre l'exemple du tabagisme et l'hésitation à se faire vacciner. Presque tout le monde sait que la cigarette est mauvaise pour la santé, mais beaucoup - peut-être 5 % des Américains - ne croient pas que la pandémie soit réelle. Le remède à l'ignorance est l'éducation, et chaque patient gravement malade a l'occasion d'informer ses proches sur le virus et les avantages de la vaccination.
Le Dr Park est décédé depuis longtemps mais son observation sur le fait que les services de soins intensifs médicaux sont remplis du fait d'une "cruauté auto-infligée", reste tragiquement encore plus vraie aujourd'hui, face à la dernière vague de la pandémie due au variant Delta. Nous, médecins urgentistes, avons le devoir de nous rappeler que le remède à cette "cruauté auto-infligée" n'est pas d'en blâmer les victimes, mais de considérer la désinformation apportée par les antivaccins comme une véritable maladie. Il est alors beaucoup plus facile d'éprouver de l'empathie pour les personnes touchées et de les aider à se rétablir.
(*) En Amérique du Nord, le "jour de la marmotte" est traditionnellement célébré chaque année le 2 février (Chandeleur). Selon la tradition, cet évènement permet de prédire si le printemps sera tardif ou précoce. Si au sortir de son terrier d'hibernation la marmotte ne voit pas son ombre parce que le temps est nuageux, l'hiver finira bientôt. Si au contraire elle est effrayée par son ombre du fait d'un ciel clair, elle retourne dans son trou et l'hiver continuera pendant six semaines supplémentaires.
La DREES (Direction de la Recherche, des Études, de l’Évaluation et des Statistiques, https://drees.solidarites-sante.gouv.fr/) est un organisme français qui exploite, analyse et coordonne les données issues des 3 principales bases de données françaises sur la crise de la Covid-19 :
- SI-VIC (hospitalisations) : Système d'information d'identification unique des victimes (patients hospitalisés pour ou positifs au test Covid-19, en réanimation, soins intensifs et soins continus)
- SI-DEP (dépistages) : Système d'information national de dépistage populationnel de la Covid-19
- VAC-SI (vaccination) : Vaccin Covid, système d’information.
DREES : rapport du 23 Juillet 2021 : "Entrées hospitalières et décès de patients Covid-19 selon le statut vaccinal et la présence de la mutation L452R"
Résumé
Ce rapport portait sur la période allant du 31 mai au 11 juillet 2021. la DREES y publiait ses premiers résultats sur les admissions en hospitalisation conventionnelle et en soins intensifs, ainsi que sur les décès dus à une infection par le variant Delta, identifié par la présence de la mutation L452R (voir les variants sur ce site ICI).
Les principales conclusions de cette étude étaient les suivantes :
- Les non vaccinés représentent près de 85 % des entrées hospitalières, que ce soit en hospitalisation conventionnelle ou en soins critiques.
- Les patients complètement vaccinés comptent pour environ 7 % des admissions, une proportion cinq fois plus faible que celle observée en population générale (35 % en moyenne durant la période d’étude).
- À tout âge, la part de patients vaccinés entrant à l’hôpital est nettement inférieure à celle qu’ils représentent dans l’ensemble de la population.
- La part des patients présentant la mutation L452R apparaît un peu plus élevée parmi les admissions en soins critiques que parmi les entrées en hospitalisation conventionnelle et parmi le nombre des tests positifs (20 % contre 15%), suggérant que le variant delta génère une proportion un peu plus élevée de cas graves.
- La remontée récente des entrées hospitalières est portée par les personnes non vaccinées.
Télécharger ce document ici:
![]() Drees entrees hospitalieres et deces de patients covid 19 selon le statut vaccinal 23 07 2021 (1.24 Mo).
Drees entrees hospitalieres et deces de patients covid 19 selon le statut vaccinal 23 07 2021 (1.24 Mo).
DREES : rapport du 6 août 2021 : "Fin juillet, les entrées en soins critiques sont 12 fois moindres au sein de la population complètement vaccinée que parmi les personnes non vaccinées"
Résumé
Entre le 19 et le 25 juillet, le taux de tests RT-PCR positifs (rapport entre le nombre de tests RT-PCR positifs et le nombre d’habitants) parmi les personnes non vaccinées s’élève à 258 pour 100 000 habitants. Parmi les personnes complètement vaccinées, il est 7 fois plus faible et s’établit à 34 tests pour 100 000 habitants vaccinés.
Le taux de positivité des tests (rapport entre le nombre de tests RT-PCR positifs et le nombre de tests réalisés) des non vaccinés est trois fois supérieur à celui des complètement vaccinés. Le taux de dépistage (nombre de tests réalisés pour 100 000 habitants) est plus faible chez les personnes vaccinées, ce qui peut s’expliquer en partie par l’absence de nécessité de faire un test pour ces personnes en cas d’activité nécessitant un pass sanitaire. La vigueur de la vague épidémique actuelle fait bondir la fréquence des tests positifs parmi l’ensemble de la population, mais l’augmentation depuis fin juin de cette fréquence parmi les non vaccinés est plus prononcée que celle parmi les personnes complètement vaccinées.
Ces différences entre population vaccinées et non vaccinées sont encore bien plus marquées lorsqu’on se focalise sur les cas les plus graves de la maladie.
Ainsi, fin juillet, les entrées en soins critiques pour 100 000 personnes sont 12 fois moindres chez les personnes complètement vaccinées que parmi les personnes non vaccinées.
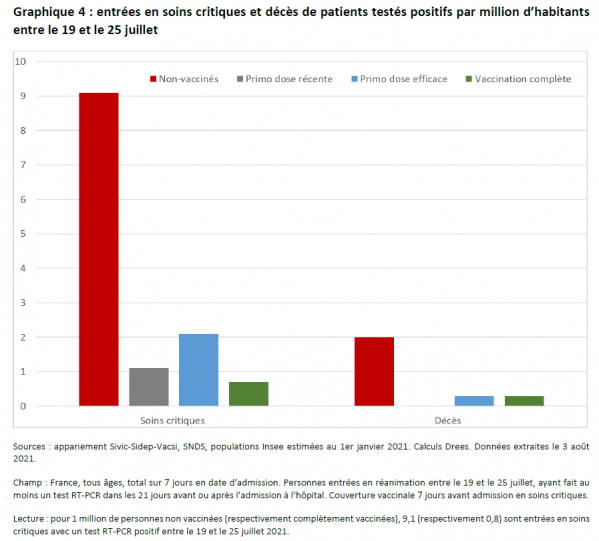
Ce document de la DREES, montre l'intérêt de la vaccination complète (deux doses, plus de 2 semaines après la deuxième dose) sur les formes graves de la COVID et sur les décès qu'elle entraîne.
Télécharger ce document ici:
![]() Drees fin juillet les entrees en soins critiques sont 12 fois moindres au sein 06 08 2021 (1.03 Mo)
Drees fin juillet les entrees en soins critiques sont 12 fois moindres au sein 06 08 2021 (1.03 Mo)
Ces résultats nationaux seront actualisés et déposés sur le site de données ouvertes de la DREES chaque semaine.
https://data.drees.solidarites-sante.gouv.fr/pages/accueil/
A noter
- Cette tendance, c'est à dire, un plus grand nombre de cas d'infection, d'hospitalisation et de décès dans la population non vaccinée, est également observée aux Etats Unis (CDC, Center for Disease Control and Prevention; https://www.cdc.gov/media/releases/2021/s0806-vaccination-protection.html).
- Même si les vaccins anti-SARS-CoV-2 apportent une protection importante, les personnes vaccinées peuvent malgré tout être infectées par le variant Delta (ou les autres variants) et le (ou les) transmettre. Plusieurs explications à cela peuvent être proposées.
- Les vaccins à ARN ou les autres ne sont pas efficaces à 100% (comme tout vaccin). Par exemple l'efficacité des vaccins à ARN anti-SARS-CoV-2 est de l'ordre de 95% contre le variant d'origine ou de référence Wuhan 2019 (voir les variants sur ce site ICI). C'est à dire que sur 100 personnes vaccinées, statistiquement 5 d'entre elles peuvent malgré tout être infectées par le virus. Les raisons de ces échecs peuvent être d'ordre génétique ou pathologique. Par exemple on sait que les personnes immunodéprimées pour causes variables, cancer, transplantation d'organe (sous immunosuppresseurs) ou autres infections virales notamment par le HIV (SIDA) sont très susceptibles à une infection virale ou bactérienne.
- Le variant Delta et les autres variants sont légèrement différents du variant de référence (Wuhan 2019) du fait de la présence de mutations dans leur génome. Ces mutations affectent les protéines du virus et en particulier la protéine S qui permet au virus d'entrer dans les cellules. C'est justement cette protéine S qui est ciblée par les différents vaccins à ARN et à protéine. Par exemple la protéine S du variant Delta porte 8 mutations par rapport à la protéine S du variant de référence. Ces huit changements d'acides aminés suffisent à affaiblir l'efficacité des vaccins. Cette discussion est également valable pour les autres variants, pour lesquels les vaccins perdent un peu de leur efficacité. Dans le cas du variant Delta l'efficacité des vaccins à ARN passe d'environ 95% (sur le variant de référence) à 70-80% (voir sur ce site ICI).
- Une fois l'infection installée chez une personne vaccinée, la personne va pouvoir transmettre le virus, d'où les recommandations sur le port du masque même chez les personnes vaccinées.
- Un point important à signaler, et qui fait consensus dans toutes les études cliniques, les personnes vaccinées qui sont malgré tout infectées font rarement une forme grave de la maladie et le plus souvent ne nécessitent pas d'hospitalisation. Pour l'heure, la grande majorité des formes graves de la maladie est observée chez les personnes non vaccinées, que ce soit en France ou aux Etats Unis.
Date de dernière mise à jour : 08/01/2022
Commentaires
-

1 Guignard Le 13/08/2021
Merci Patrick
Je diffuse autour de moi en Espagne en vacances ce
Message
Alain
Ajouter un commentaire
